Vesícula biliar cálculos e pólipos
Dr. MikiMochizuki, MS – CRM-SP 88.150
Introdução – a vesícula biliar
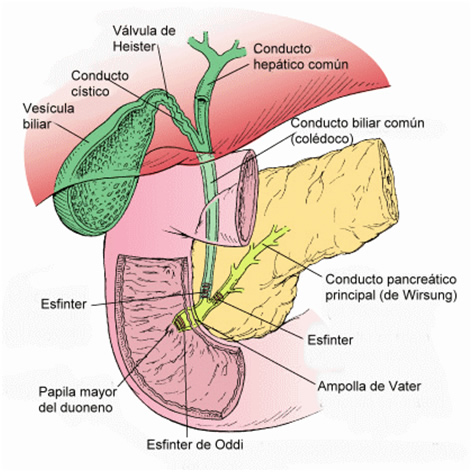
A vesícula biliar constitui estrutura que mede entre 7 e 10cm de comprimento e entre 3 e 4cm de diâmetro. Ela compõe o sistema biliar, armazenando e concentrando a bile produzida pelo fígado e conduzida pelo conduto biliar comum.
A vesícula comunica-se com o Conduto Biliar Comum (CBC) através do ducto cístico, por onde a bile entra quando o Esfíncter de Oddi, localizado na papila duodenal, está fechado.
É também pelo ducto cístico que a bile sai, quando a vesícula contrai, estimulada pelo hormônio peptídico colecistoquinina, o qual também promove o relaxamento do Esfíncter de Oddi.
A liberação de colecistoquinina é estimulada pela ingestão de alimentos ricos em gordura e proteínas. A bile e o suco pancreático saem conjuntamente pela papila duodenal através do esfíncter de Oddi e a papila duodenal, uma vez que esses ductos (biliar e pancreático) se comunicam.
O papel da bile é promover a emulsificação da gordura e a neutralização dos ácidos alimentares, ou seja, faz com que a gordura possa ser “misturada” à água, permitindo sua digestão e absorção.
Cálculos biliares
 Cálculos biliares, colelitíase, ou, simplesmente, “pedras da vesícula biliar” acometem cerca de 20% da população [1] e decorrem da cristalização de componentes da bile, predominantemente, o colesterol (80%) e os pigmentos dela (20%).
Cálculos biliares, colelitíase, ou, simplesmente, “pedras da vesícula biliar” acometem cerca de 20% da população [1] e decorrem da cristalização de componentes da bile, predominantemente, o colesterol (80%) e os pigmentos dela (20%).
Dentre as causas da doença, a genética parece estar implicada em 25%;os 75% restantes, devem-se afatores ambientais e às características individuais, como dietas ricas em carboidratos, obesidade e perdas rápidas de peso. Estatisticamente, os cálculos sãomais frequentes em mulheres na faixa etária próximaaos 40 anos, multíparas (pariram mais de uma vez) e obesas.
Estima-se que apenas 20 a 30% das pessoas que apresentam cálculos biliares tornam-se sintomáticas ao longo da vida, com um risco acumulado próximo a 2 a 3% ao ano, chegando a cerca de 18% em alguns estudos, quando a colelitíase tem pelo menos 15 anos de evolução.
Sintomas
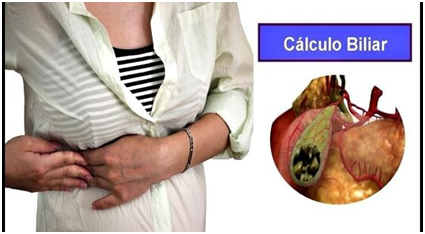 Na maior parte das pessoas, a colelitíase é assintomática. Quando o cálculo produz inflamação da vesícula, ou obstrui seu ducto de drenagem, produz dor em cólica localizada no hipocôndrio direito (abaixo das costelas à direita), que pode durar de 30 minutos a 5 horas, com irradiação para o flanco e dorso ipsilateral (no mesmo lado em que a cólica se manifesta), acompanhada de náuseas e vômitos.
Na maior parte das pessoas, a colelitíase é assintomática. Quando o cálculo produz inflamação da vesícula, ou obstrui seu ducto de drenagem, produz dor em cólica localizada no hipocôndrio direito (abaixo das costelas à direita), que pode durar de 30 minutos a 5 horas, com irradiação para o flanco e dorso ipsilateral (no mesmo lado em que a cólica se manifesta), acompanhada de náuseas e vômitos.
Em alguns casos, quando existe infecção associada, pode ocorrer febre e, nos casos mais graves, dor abdominal difusa.
Complicações associadas a colelitíase
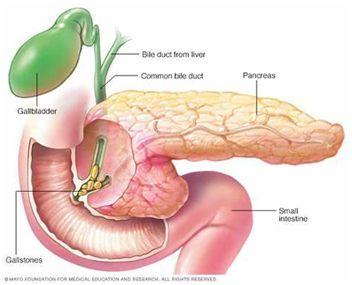 Uma das complicações mais temidas consistena pancreatite biliar, quando um cálculo se desloca da vesícula biliar, obstruindo o ducto pancreático e inflamando esse órgão.
Uma das complicações mais temidas consistena pancreatite biliar, quando um cálculo se desloca da vesícula biliar, obstruindo o ducto pancreático e inflamando esse órgão.
A pancreatite pode ocorrer em 3 a 7% dos casos de colelitíase, porém, quanto maior o tempo de evolução da colelitíase, maior o risco de desenvolvê-la.
Um estudo clássico, conduzido por Hermann [2], mostra que,em indivíduos submetidos a cirurgia de retirada de vesícula,a prevalência de cálculos na via biliar, fora da vesícula biliar, aumenta conforme a idade.
Além dela, acoledocolitíase (cálculo na via biliar) consistenuma complicação temida, pois sua remoção exige procedimentos cirúrgicos adicionais, aumentandoos riscos associados ao tratamento.
As fístulas colecisto-coledocianas, conhecidas como Síndrome de Mirizzi, podem ocorrer nos casos de cálculos grandes, quando háa corrosão da parede da vesícula e a fistulização para o CBC. Sua ocorrência é estimada em 0,05% a 2% dos casos de longa evolução. Excepcionalmente, cálculos grandes podem corroer não só a vesícula, mas também o duodeno, através do qual percorrem o intestino delgado, obstruindo o intestino, já que não conseguem ultrapassar a válvula íleo-cecal, condição conhecida como íleo-biliar.
O câncer de vesícula, ainda que muito raro, constituioutra doença que pode associar-se à colelitíase, estando cerca de 70% de casos desse câncer associados àcolelitíase crônica, porém a maior incidência ocorre após os 70 anos de idade.
Diagnóstico
A fim de diagnosticar a colelitíase, médicosdevem-se pautar na história clínica dos pacientes e confirmá-la, principalmente, através da ultrassonografia abdominal, de alta acurácia. Exames, como a tomografia e a ressonância nuclear magnética, podem ser utilizados quando existir suspeita de complicações, como as descritas anteriormente. Apesar de muito eficazes, nem sempre configuram a melhor opção para o diagnóstico, já que cada exame possui especificidade e sensibilidade distintos para diferentes diagnósticos. E, no caso da colelitíase, a ultrassonografia é um dos métodos de maioracurácia.
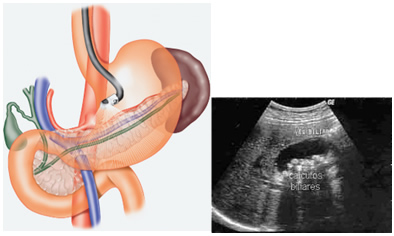
Em casos muito específicos, quandoexiste a suspeita de microcálculos invisíveis na ultrassonografia, é possível utilizar a ecoendoscopia, procedimento no qual se podem acessar as vias biliares com menor interposição de tecidos. Por meio de aparelho de ultrassonografia acoplado, pode-se visualizar o sistema biliar com mais detalhamento.
Indicação de tratamento
Sabe-se que 25% dos pacientes apresentam sintomas ao longo de 10 anos. Indivíduos com cálculos maiores que 2cm de diâmetro apresentam um risco 2,4 vezes maior de desenvolver câncer de vesícula. Em casos nos quais o cálculo tem de 2 a 2,9cm,pacientes apresentam um risco 10 vezes maior que a população em geral. Pacientes com vesícula em porcelana correm risco semelhante (>25%), com maior incidência de câncer de vesícula. A partir disso, seguem as indicações formais para a remoção cirúrgica da vesícula:
- Pacientes sintomáticos
- Pacientes com cálculos maiores que 2cm de diâmetro
- Pacientes com vesícula em porcelana
- Pacientes com neuropatias afetando a sensibilidade abdominal (pela dificuldade de diagnóstico de uma crise)
- Pacientes com anemia falciforme (pelo mesmo motivo dos pacientes com neuropatia)
- Pacientes cirróticos
- Pacientes com hipertensão portal
- Crianças
- Candidatos a transplante
- Pacientes diabéticos
- Mulheres em idade fértil
- Pacientes imunossuprimidos
- Pacientes com comorbidade que necessitam de manejo (anticoagulação) para realização de cirurgia
- Obesos mórbidos
- Perspectiva de vida maior que 20 anos
A indicação de tratamento cirúrgico deve levar em consideração o risco individual e a sintomatologia, pesando o benefício que o procedimento proporcionará.
Casos em que o risco cirúrgico é demasiadamente elevado ou em que se opte por tratamento clínico, podem, quando os cálculos são de colesterol, utilizar uma alternativa medicamentosa, cuja taxa de sucesso é de 50% em 6 a 18 meses. Entretanto, apesar da eficácia, há taxa de recorrência de 50% após o tratamento.
Tratamento
 Nos casos de pacientes aos quais não se indica cirurgia, ou que optem por acompanhamento clínico, devem ser orientados em relação aos sintomas e ànecessidade de buscar assistência especializada na eventual manifestação.
Nos casos de pacientes aos quais não se indica cirurgia, ou que optem por acompanhamento clínico, devem ser orientados em relação aos sintomas e ànecessidade de buscar assistência especializada na eventual manifestação.
O tratamento medicamentoso deve ser restrito a pacientes com cálculos de colesterol com o emprego de ácido desoxiursacólico na dosagem de 8mg/kg/dia, por 6 a 18 meses. Deve-se orientar que a taxa de sucesso, assim como a de recorrência correspondem a 50% e que, enquanto não ocorrer a dissolução do cálculo, os riscos da colelitíase mantêm-se.
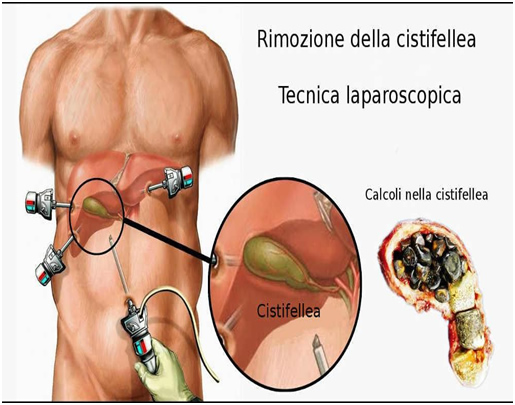
O tratamento cirúrgico por vídeo-laparoscopia com a remoção da vesícula biliar é padrão ouro para os casos cirúrgicos. Esse procedimento pode ser realizado sob anestesia geral, em regime de hospital dia ou internação hospitalar, ou hospital dia. Um antibiótico profilático é administrado em dose única antes do procedimento, seguindo o protocolo institucional, o qual é revisitado antes de qualquer procedimento.
Conforme o esquema acima representado, o procedimento pode ser realizado utilizando-se quatro trocartes. Para tanto, adotam-se as seguintes etapas:
1. Incisão umbilical ou subcostal esquerda e punção com agulha de Veress para obterpneumoperitônio (cavidade abdominal com gás carbônico). O pneumoperitônio é adquiridopor meio de insuflador automático que deixa de insuflar quando a pressão intra-abdominal atinge níveis desejados de 10 a 12 mmHg. A velocidade inicial de insuflação é de um litro por minuto de CO2 e pode atingir dois litros por minuto quando o abdômen já está distendido. A insuflação gradativa da cavidade abdominal evita embolia gasosa e reduz a dor no ombro no pós-operatório.
2. Introdução de quatro trocarteres: dois de 10 mm e dois de 5 mm.
3. Um trocarte de 10 mm é introduzido transumbilical mediante pequena incisão que atinge o peritônio e acomoda de forma justa a sua camisa.
4. O segundo trocarte, também de 10 mm é colocado à distância de 4 a 5 cm do apêndice xifóide e à direita do ligamento falciforme, sob visão direta. Dentre os demais trocarteres de 5 mm, o primeiro é introduzido no nível da linha médioclavicular, abaixo do rebordo costal e o seguinte no nível da linha axilar anterior, na altura da cicatriz umbilical.
5. Independente da via de acesso empregada, os passos técnicos que se seguem são:
a. Liberação de aderências da vesícula ao duodeno, ao epiploon e ao cólon;
b. Exposição do fundo e do infundíbulo vesicular (bolsa de Hartmann).Caso a vesícula se tensione, aspira-se o seu conteúdo por meio de punção do fundo com agulha de grosso calibre;
c. Tração superior do fundo da vesícula e lateral do infundíbulo para expor o triângulo de Calot delimitado pela artéria cística superiormente, pelo ducto hepático medialmente e pelo ducto cístico lateralmente. Nesse passo, a tração vertical da bolsa de Hartmann pode distorcer a anatomia com tração do colédoco, o qual, por sua vez, pode ser confundido com o ducto cístico e precipitar a lesão da via biliar;
d. A dissecçãoinicia-sepelo cólon da vesícula com abertura do peritônio e sua tração suave no sentido do ducto cístico para o colédoco. A liberação do peritônio expõe o linfonodo cístico e a junção do ducto cístico com o hepatocolédoco. Na sequência, isola-se a artéria cística e seus ramos anterior e posterior, mais frequentemente identificados na cirurgia videolaparoscópica;
e. Caso haja indicação de colangiografia transoperatória com o objetivo de definir a anatomia da via biliar ou identificar a presença de coledocolitíase (antecedentes de colestase, pancreatite aguda biliar) aplica-se uma ligadura ou grampo no ducto cístico próximo à sua união com a vesícula e realiza uma incisão na sua face anterior (40 a 50% do seu diâmetro). Um cateter de quatro a cinco F acoplado a uma seringa com soro fisiológico de 20 ml é introduzido na abertura do ducto cístico até atingir o colédoco. Caso o cateter não possua balão ou oliva metálica na extremidade, procede-se a sua fixação ao ducto cístico por meio de falsa ligadura ou grampo que permite o fluxo livre de soro. Na sequência, aplicam-se injeções de contraste sob radioscopia para a detecção de cálculos pequenos e para a observação de toda extensão da via biliar principal;
f. Procede-se a ligadura da artéria cística com fio ou grampo, após identificação segura do seu percurso entre a sua origem e a entrada na vesícula;
g. Após secção da artéria cística, a tração do infundíbulo permite esticar o ducto cístico e demonstrar a sua junção com o hepatocolédoco. Dessa forma, procede-se a ligadura do ducto cístico com fio ou grampo a cerca de três a cinco mm da via biliar principal para evitar lesões;
h. A liberação da vesícula do seu leito no fígado é realizada por meio de abertura da reflexão peritoneal de ambos os lados do infundíbulo e, preferencialmente, com movimentos laterais da bolsa de Hartmann se disseca ambos os lados da vesícula com tesoura e ou gancho em direção ao fundo. Os vasos mais calibrosos e as estruturas mais firmes devem ser ligados para evitar sangramento e vazamento biliar no pós-operatório.
i. Quando a dissecção se aproxima do fundo, revisa-se a hemostasia do leito;
j. A remoção da vesícula, no acesso por videolaparoscopia, é feita, habitualmente pelo orifício umbilical ou do trocarte de 10mm. Dessa forma, a câmera é transferida para o orifício sub-xifoideo e uma pinça forte com dentes é introduzida no trocarte do orifício umbilical para remover a vesícula após preensão do ducto cístico;
k. Após a retirada do trocarte umbilical juntamente com a pinça, a vesícula pode permanecer presa no orifício umbilical. Nessa eventualidade, o orifício na aponeurose umbilical pode ser ampliado ou a porção exteriorizada do infundíbulo vesicular pode ser aberta para aspirar a bile e os cálculos. As vesículas com parede inflamada ou com muitos cálculos e de paredes finas podem ser removidas em bolsa de plástico confeccionada com o punho de luva cirúrgica para evitar contaminação e perdas de conteúdo para a cavidade abdominal;
Encerrado o procedimento, pode-se realizar a infiltração das feridas operatórias com anestésico local, como a Marcaína ou Ropivacaína.
Realiza-se,finalmente, a síntese das feridas cirúrgicas com pontos de fio absorvível ou inabsorvívelmonofilamentar.
Após desperto, o paciente é encaminhado para a sala de Recuperação Pós-Anestésica (RPA), onde permanecerá até obter os critérios de alta anestésica e ser encaminhado para o quarto. Nele, o paciente deve ser estimulado a deambular com assistência, levantando-se vagarosamente e em etapas para evitar quedas. A dieta oral é liberada, sendo prescrita, habitualmente, dieta leve ou branda. E a analgesia é estabelecida com medicamentos analgésicos e anti-inflamatórios.
A alta é dada quando o paciente apresenta-se com controle adequado da dor, aceitando dieta, com ferida em bom estado e autonomia restabelecida.
Riscos e complicações associadas ao procedimento
Como todo procedimento cirúrgico, existem riscos associados à colecistectomia por vídeo, que são baixos, sendo descritos na literatura médica como inferiores a 1% dos casos e que são minimizados com o emprego das boas práticas.
Os principais riscos envolvidos são:
- Efeitos colaterais decorrentes do procedimento anestésico;
- Sangramento e lesões vasculares;
- Perfuração inadvertidas de vísceras;
- Lesões hepáticas e das vias biliares;
- Infecção;
- Hematomas;
- Deiscência de suturas;
- Fístulas e
- Morte, decorrente de complicações (0,0023%).
É importante esclarecer todas as dúvidas e também compartilhar seus medos durante a consulta médica para que se possa ir para a cirurgia seguro. E compartilhar todas as informações, como alergias, medicamentos, problemas de saúde que porventura apresente, é de extrema importância.
Orientações no pós-operatório
- Não há necessidade de dietas especiais, apenas evite o excesso de gorduras e frituras, pois como a bile é importante na digestão da gordura, os excessos podem produzir cólicas intestinais e diarreia;
- É comum ter um pouco de dor no ombro, que é consequênciada irritação de nervos do diafragma, que é distendido durante o procedimento cirúrgico. A dor deve melhorar em poucas horas ou dias após a cirurgia. O uso de analgésicos possibilita o alívio dessa dor;
- As feridas operatórias não necessitam de curativo, mas caso sinta necessidade, pode cobrir com gaze e uma fita adesiva, como o micropore. É comum surgirem hematomas ou equimoses (manchas azuladas ou arroxeadas) próximo às feridas;
- Não há necessidade de ficar deitado após a cirurgia. É importante caminhar um pouco, sentar-se, fazer respirações profundas para ajudar os pulmões a se expandirem. Pode-se subir escadas, sempre com calma.
- Após 5 a 7 dias, não havendo dor namovimentação, pode-se retornar às atividades mais leves e mesmo dirigir.
- Faça o retorno pós-operatório com seu médico e esclareça as dúvidas que eventualmente surgirem.
Cuidados pós-operatórios intra-hospitalares
Após o retorno do paciente da Recuperação Pós-Anestésica (RPA), a prescrição médica deverá ser seguida e, caso não haja apontamentos contrários, a seguinte rotina deverá ser adotada:
1. No que se refere à movimentação e à deambulação:
a. não há restrição para que o(a) paciente possa se deitar em decúbito lateral, mas deve evitar deitar-se em decúbito ventral;
b. a saída do leito deve ser estimulada desde a chegada, observando-se a atenção para sinais e sintomas de hipotensão postural, seguindo-se o protocolo de cuidados para evitar queda.
2. As rotinas em relação àalimentação, cuidados com ferida operatória e uso de medicamentos habituais, devem ser definidas pelo paciente com o conhecimento do médico.
Referências Bibliográficas
- Lee, JY; Keane, MG; Pereira, S (junho de 2015). «Diagnosisandtreatmentofgallstonedisease.».ThePractitioner. 259 (1783): 15–9, 2.
- Hermann, R.E.: The spectrumofbiliarystonedisease. Am. J. Surg.158:171, 1989
- Banks PA, Freeman ML. Practiceguidelines in acutepancreatitis. Am J Gastroenterol. 2006;101:2379-400.
- Coelho JC, Bonilha R, Pitaki SA, Cordeiro RM, Salvalaggio PR, Bonin EA, et al. Prevalenceofgallstones in a Brazilianpopulation. IntSurg. 1999;84:25-8.
- Gonzalez M, Toso C, Zufferey G, Roiron T, MajnoP, Mentha G, et al. Whenshouldcholecystectomybepracticed? Notalwaysaneasydecision. RevMedSuisse. 2006;2(70):1586-92.
- Gurusamy KS, Samraj K. Cholecystectomy for patientswithsilentgallstones. Cochrane DatabaseofSyst Rev. 2007;(1):CD006230.
- Halldestam I, Enell EL, Kullman E, Borch K. Developmentofsymptomsandcomplications in individualswithasymptomaticgallstones. Br J Surg. 2004;91:734-8.
- Lima CPJ, Brizolara AA, Tavares DC, Lima JP. Estudo post-mortem da prevalência da litíase vesicular em uma população cirrótica. GastroenterolEndoscDig. 1990;9:166-70.
- Paterson WG, Depew WT, Paré P, Petrunia D, Switzer C, van Zanten SJV, et al. CanadianAssociationofGastroenterologyWait Time Consensus Group. Canadian consensus onmedicallyacceptablewait times for digestivehealthcare. Can J Gastroenterol. 2006;20:411-23.
- Ransohoff DF, Gracie WA, Wolfenson LB, Neuhauser D. Prophylacticcholecystectomyorexpectant management for silentgallstones. A decisionanalysistoassesssurvival. Ann Intern Med. 1983;99:199-204.
- Santos JS, Sankarankutty AK, Salgado Jr. W, Kemp R, Módena JLP, Elias Jr. J, Silva Jr. OC. Colecistectomia: aspectos técnicos e indicações para o tratamento da litíase biliar e das neoplasias. Rev Med. 2008;41(3):429-44.
- Shaffer EA. Gallstonedisease: epidemiologyofgallbladder Stone disease. Best Pract Res ClinGastroenterol. 2006;20:981-96. Stinton LM, Myers RP, Shaffer EA. Epidemiologyofgallstones. GastroenterolClin N Am. 2010;39:157-69.
Mais artigos e textos
- Abdome agudo - colaboração da LAACPira
- Adenomas hepáticos
- Calculadora de atividade de colite ulcerativa
- Calculadora de atividade de doença de Crohn
- Calculadora de MELD
- Calculadora de risco cardíaco
- Calculadora de risco cirúrgico
- Câncer de intestino grosso (cólon e reto)
- Choosing Wisely Recommendations
- Cirurgia Bariátrica - orientações
- Cistos hepáticos - aula
- Colostomias - orientação de cuidados do INCA
- Critério de Milão para transplante hepático
- Cuidados pós-operatórios
- Diverticulite / Diverticulose / Doença Diverticular
- Doenças hepáticas - parceria com o hepcentro.com
- Dor anal
- Endometriose Intestinal
- Gastrites e úlceras
- Helicobacter pylori
- Hemorroidas
- Intolerância ao glúten
- Lesões císticas do pâncreas
- Oito atitudes que podem atrapalhar sua recuperação após uma cirurgia
- Orientações pré-operatórias
- Pâncreas: Tumores malignos
- Parceiros da GastroCentro Piracicaba
- Refluxo gastroesofágico
- Tumores hepáticos
- Vesícula biliar cálculos e pólipos
Gastrocentro
Cirurgia do Aparelho Digestivo e Coloproctologia | Cirurgia de Obesidade e Cirurgia Oncológica
Médico Responsável Técnico: Dr. Juliano Borges Barra - CRM 97558